
Impfen – mit etwas Beistand auch für die Kleinsten ein Klacks!
Jetzt zum Impfen – Familien und Kinder schützen!
Stand: 24.10.2025
Zum Redaktionsschluss dieser Ausgabe herrschte ein kräftiger Husten im lausebande-Team – wie in ganz Deutschland. Laut dem RKI-Wochenbericht litten Ende Oktober mehr als 6,3 Millionen Deutsche an einer akuten Atemwegserkrankung – und damit so viele Menschen, wie Berlin und Brandenburg zusammen Einwohner haben. Wer sich noch an das Thema „7-Tage-Inzidenz“ erinnert: Die lag in der Kalenderwoche 42 über alle Atemwegsinfekte hinweg bei rund 7.500. Die mit Abstand meisten Erkrankungen gehen auf das Konto der Rhinoviren (47 Prozent), gefolgt von Parainfluenzaviren (grippeähnliche Viren, 10 Prozent). Im Vergleich zum Vorjahr spielt SARS-CoV-2 mit nur 7 Prozent Anteil eine kleine Rolle. Auch die „echte“ Influenza und weitere grippeähnliche Krankheitserreger kamen noch nicht so richtig in Fahrt. Vor allem bei der Grippe ist – wie jedes Jahr üblich – noch ein deutlicher Anstieg ab kommenden Jahresbeginn erwartbar. Schwer zusetzen können diese Krankheiten vor allem älteren und immungeschwächten Menschen, Influenza und Grippe aber auch Kindern. Wir geben einen Überblick darüber, was man vorsorglich tun kann, um schweren Atemwegserkrankungen aus dem Weg zu gehen oder diese zumindest zu lindern.
Corona, Grippe, Erkältung – was habe ich überhaupt?
Zunächst einmal: Wir möchten mit den groß klingenden Zahlen von über 6 Millionen Erkrankten keine Panik schüren. Tatsächlich bewegt sich das Infektionsgeschehen auf einem normalen Herbst-Niveau. Allerdings sind die Schwankungen hoch. So gab es vor einem Monat noch eine gute Million mehr hustende und schniefende Deutsche. Nur für wenige ist klar, womit sie sich eigentlich genau angesteckt haben. Wenn man wissen möchte, wie sich COVID-19 anfühlt, kommt es ganz darauf an, wen man fragt. Während es die einen, vorzugsweise jüngeren Patienten, teilweise nahezu beschwerdefrei durchlaufen, kann SARS-CoV-2 vor allem älteren Menschen nach wie vor schwer zusetzen. Die Symptome und das „Feeling“ bei Erkältung und Grippe sind nochmal anders. Manchmal weiß man instinktiv, an welcher Erkrankung man zurzeit leidet, sobald die Symptome eintreten. Für COVID-19 und Influenza existieren Schnelltests für alle, die es genauer wissen wollen. Die folgende Tabelle fasst außerdem die geläufigen Symptome zusammen:
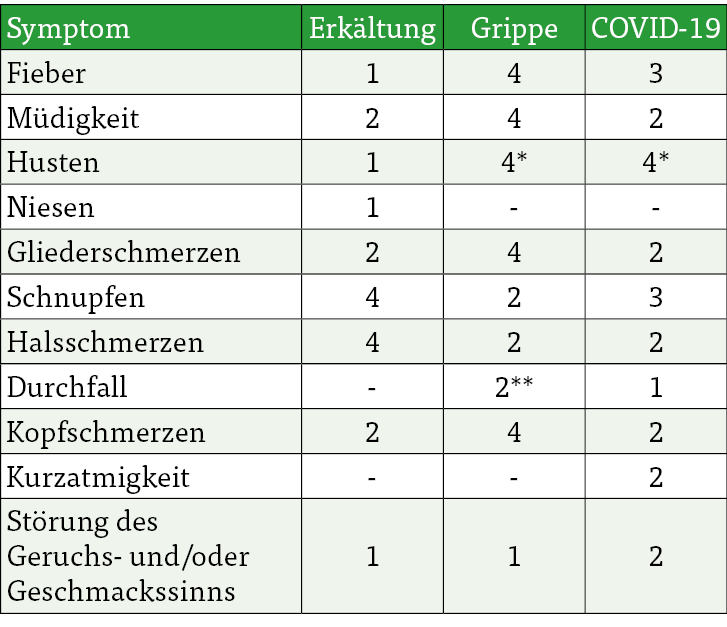
4 = meist / 3 = häufig / 2 = manchmal / 1 = selten
*trockener Husten; **bei Kindern
Quellen: Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen, Bundesministerium für Gesundheit
RSV: neue Impfstoffe für Risikogruppen
Die Welle des Respiratorischen Synzytial-Virus (RSV) beginnt in der Regel kurz vorm Jahresende. Die Atemwegserkrankung betrifft vor allem Babys und Kleinkinder, wo sie gerade unter Neugeborenen häufig schwere Verläufe verursacht. Etwa 15.000 Säuglinge kamen im Schnitt der vergangenen zehn Jahre wegen einer RSV-Infektion ins Krankenhaus, teilweise sogar auf die Intensivstation. Für sie empfiehlt die STIKO seit vergangenem Jahr mit „Nirsevimab“ einen neuen Impfstoff, der nur einmalig verabreicht werden muss und sofort wirksam ist. Er enthält keine Viren oder virenähnliche Bestandteile, sondern bereits fertig entwickelte Antikörper. Die Resultate der ersten Impfsaison sind ausgesprochen positiv. So sank die Zahl der erfassten RSV-Infektionen bei Kindern unter einem Jahr laut dem RKI um 54 Prozent. Der Schutzeffekt hält etwa ein halbes Jahr lang an. In dieser Zeit können Säuglinge ihr natürliches Immunsystem allmählich ausbilden, um für die unausweichlichen, späteren RSV-Infektionen besser gewappnet zu sein.
RSV-Impfung jetzt Kassenleistung für:
- Säuglinge und Kleinkinder
- Personen ab 60 Jahren, die schwere Grunderkrankungen haben oder im Pflegeheim leben
- Personen ab 75 Jahren
Die RSV-Impfung erfolgt entsprechend der in die Schutzimpfungs-Richtlinie übernommenen STIKO-Empfehlung mit den proteinbasierten Impfstoffen Arexvy oder Abrysvo.
Grippeschutz: ungebrochen bedeutsam
Für Millionen Deutsche bereits zum Impfalltag gehört die Grippeschutzimpfung, und das scheint auch ziemlich empfehlenswert zu sein, denn Influenza-Viren können Menschen jeden Alters schwer zusetzen. Die Personengruppen, für die die Kosten der Impfung übernommen werden, sind etwas breiter gefächert:
Grippeschutzimpfung? Empfohlen für:
- Chronisch Kranke
- Menschen ab 60 Jahren
- Schwangere
- Medizinisches Personal
- Bewohner von Alters- oder Pflegeheimen
- Haushaltsangehörige von Immungeschwächten
- Personen mit häufigem beruflichem Kontakt mit Schweinen, Geflügel, Wildvögeln und Robben
Corona: Noch notwendig?
Kaum mehr gefragt ist die Corona-Impfung. Weniger als 32.000 Menschen haben sich im vergangenen Jahr impfen lassen. Nach Ansicht von Experten sind viele Menschen „impfmüde“, nachdem das Thema zu Corona-Hochzeiten omnipräsent war. Dennoch ist ein regelmäßiges Auffrischen der Impfung für bestimmte Personengruppen relevant, um die mögliche Schwere der Erkrankung abzumildern.
Um das Abmildern der Verläufe geht es bei der Corona-Schutzimpfung auch heute wieder – und zwar vor allem für Risikogruppen. Folgende Leistungen trägt die Krankenkasse:
STIKO-Empfehlung zur Corona-Impfung:
- Basisimmunität für alle gesunden Menschen ab 18 Jahren = drei Kontakte mit dem Virus, darunter mindestens eine Impfung
- Jährliche, herbstliche Auffrischungsimpfung für alle: Menschen über 60 Jahren,
- Personen mit relevanten Grunderkrankungen, Bewohner von Pflegeeinrichtungen, Medizinisches und pflegerisches Personal
- Angehörige von Menschen mit Immunschwäche, die nicht selbst geimpft werden können
Coronaimpfung hilfreich bei Krebserkrankung?
Eine große US-Untersuchung hat gezeigt, dass Krebspatienten nach einer Corona-Impfung offenbar länger leben. Grund ist, dass die Impfung das Immunsystem stark aktiviert – und so moderne Krebsmedikamente, sogenannte Immuntherapien, besser wirken.
Untersucht wurden über tausend Patientinnen und Patienten mit Lungen- oder Hautkrebs. Wer kurz vor Beginn seiner Therapie eine Corona-mRNA-Impfung (von BioNTech/Pfizer oder Moderna) bekommen hatte, lebte deutlich länger als Ungeimpfte – im Schnitt bis zu 16 Monate länger bei Lungenkrebs. Bei Hautkrebs war der Unterschied noch größer. Andere Impfstoffe wie gegen Grippe zeigten diesen Effekt nicht.
Die Forschenden vermuten, dass die mRNA-Impfung das Immunsystem „wachrüttelt“. Dadurch reagieren die Abwehrzellen stärker auf den Krebs. Noch ist das kein endgültiger Beweis, aber ein vielversprechender Hinweis. Jetzt sollen neue Studien klären, ob Corona-mRNA-Impfstoffe künftig gezielt als Unterstützung in der Krebstherapie eingesetzt werden können.
Tipp: Auf zur Doppelimpfung
Personen, die sich sowohl gegen Corona als auch gegen Grippe absichern wollen, können auch beide Impfungen an einem Termin durchführen lassen – sofern für den Grippeschutz ein Totimpfstoff verwendet wird. Die Spritzen sollten bei dieser Doppelimpfung jeweils an unterschiedlichen Gliedmaßen erfolgen.

Hinter dem Begriff der Herdenimmunität steckt der Kampf der Menschheit gegen Krankheitserreger, die bei einer genügend hohen Impfquote ihre Relevanz für jedermann verlieren. Foto: Irina Zharkova
Wie Impfungen funktionieren
Das Prinzip einer Impfung ist recht einfach: Durch eine Spritze oder auch ein Nasenspray werden abgetötete oder geschwächte Krankheitserreger verabreicht. Die sind so schwach, dass sie die Krankheit nur vortäuschen und man nicht ernsthaft erkrankt. Dennoch reagiert der Körper darauf mit einer Immunantwort. Er bildet Antikörper und Gedächtniszellen. Kommt der Geimpfte später tatsächlich mit dem Krankheitserreger in Kontakt, erkennt der Körper ihn sofort und kann die Abwehr schnell aktivieren und eine schwere Krankheit verhindern. Bei einigen Impfungen reicht eine einmalige Gabe, andere brauchen zwei bis drei Impfdosen für den vollständigen Schutz – und einige müssen im Laufe des Lebens aufgefrischt werden. Durch das Prinzip der Impfung werden schwere Krankheitsverläufe mit bleibenden Schäden oder gar einem tödlichen Verlauf verhindert. Mit den modernen mRNA-Impfstoffen reicht es nun sogar aus, lediglich einen Bauplan, also eine Information über den Erreger zu verabreichen. Das Prinzip, das bei der Impfstoffentwicklung gegen SARS-CoV-2 zu seinem Durchbruch kam, könnte auch weitere Impfungen revolutionieren.
Von wegen nur „Kinderkrankheiten“
Neben Corona und dem Grippevirus geht es hierbei auch beispielsweise um Keuchhusten und Masern. Die gern als „Kinderkrankheiten“ bezeichneten Erreger sind nämlich keineswegs so harmlos, wie der Begriff vermuten lässt. Viele von ihnen sind hoch ansteckend. Keuchhusten kann bei Säuglingen zu schwerer Atemnot führen, Masern können zu einer Hirnhautentzündung mit lebenslang bleibenden Schäden bis hin zum Tod führen. Impfungen verhindern das und sind daher neben Antibiotika die wichtigste Errungenschaft der modernen Medizin.
Herdenimmunität: sich und andere schützen
Der Begriff ist spätestens seit der Coronavirus-Pandemie wohl jedem bekannt, das Prinzip existiert jedoch schon, seit es Impfungen im Allgemeinen gibt. Der Gedanke: Wenn möglichst viele Menschen gegen eine Krankheit immun sind, hat das Virus keine Chance mehr, sich weiter zu verbreiten. Je höher die Impfquote, desto besser funktioniert das Prinzip der Herdenimmunität. Die Weltgesundheitsorganisation WHO empfiehlt eine Quote von mindestens 95 Prozent für einen effektiven Schutz der Gemeinschaft. Ist die Quote noch etwas höher und wird diese über mehrere Jahre konsequent durchgehalten, ist es sogar möglich, bestimmte Krankheiten auszurotten.
Pocken: Sieg der Menschheit
Die erste und bisher einzige weltweit ausgerottete von Mensch zu Mensch übertragbare Krankheit sind die Pocken. Im 18. und 19. Jahrhundert war die Krankheit gefürchtet, vor allem Kinder erkrankten schwer und starben oft. Noch im 20. Jahrhundert starben weltweit 300 Millionen Menschen an Pocken. 1979 konnte die WHO die Erkrankung dank eines Impfstoffs als ausgerottet erklären. Gegen Pocken wird daher heute nicht mehr geimpft.
Mpox: nur ein kurzes Aufflackern
2022 machte der Erreger „Mpox“, besser bekannt als Affenpocken, weltweit Schlagzeilen, als er sich in über 100 Ländern ausbreitete. Eine neue Pandemie war dabei aber nicht zu befürchten, und tatsächlich kann man die bis heute 3.800 dokumentierten deutschen Krankheitsfälle als echte Pechvögel bezeichnen. Die Verbreitung des Virus hielt sich dank guter Forschungslage und Pockenimpfstoff Imvanex, den unter anderem Kontaktpersonen von Erkrankten erhalten, in Grenzen.
Rückschläge bei Polio
Im Gegensatz zu den ganz oben genannten Pocken gilt Poliomyelitis, kurz: Polio, nicht als 100 Prozent, sondern eher als 99 Prozent ausgerottet. Zwischen 2023 und 2024 kam es weltweit in 39 Ländern zu Ausbrüchen des Virus. Genau genommen handelte es sich dabei um ausgeschiedene, eigentlich harmlose und zur Immunisierung verwendete Impfviren. Wenn diese jedoch in ungeimpften Kreisen kursieren, können sie mutieren und tatsächliche Infektionen auslösen. Zuletzt gelangte Papua-Neuguinea mit Polio-Schlagzeilen in die Medien, weil dort im Mai 2025 Polioviren im Abwasser gefunden und Infektionen bekannt wurden. Mit einer noch bis zum 31. Oktober andauernden Impfkampagne versucht die WHO seitdem, die Verbreitung einzudämmen. Das gelang weitestgehend erfolgreich – allerdings nicht für drei Kinder, die eine fortgeschrittene Lähmung erlitten. Fälle wie diese zeigen, dass die Polio-Impfung weiterhin für alle relevant ist und keine Impflücken zugelassen werden sollten.
Weil sie nicht nur lästig, sondern auch gefährlich sind – vor dem Eintritt in Kita oder Schule müssen Kids seit 2020 gegen Masern geimpft sein. Foto: Singjai20, istock
Masern: Neu aufgenommener Kampf
Die WHO verfolgt ebenfalls das Ziel, die Masern auszurotten. In Nordamerika war das Anfang der 2000er-Jahre bereits gelungen. Durch eingeschleppte Masernerkrankungen und wiederholte lokale Ausbrüche ist der Kontinent heute nicht mehr masernfrei. Um das WHO-Ziel zu erreichen, setzt Deutschland seit 2020 eine Masern-Impfpflicht an Kitas und Schulen um. Profitieren können von einer Herdenimmunität vor allem jene, die sich nicht impfen lassen können, weil sie beispielsweise zu klein sind oder aufgrund einer Erkrankung nicht geimpft werden dürfen. Die Maßnahmen zeigen Wirkung. 2019 lag die Impfquote noch bei 89,9 Prozent, 2023 erreichte Deutschland mit 96,5 Prozent bereits den Status der Herdenimmunität. Gelegentlich treten noch Fälle auf, weshalb die Impfung weiterhin wichtig ist.
Corona: Herdenimmunität unwahrscheinlich
Theoretisch müsste auch beim Coronavirus eine Impfquote von über 95 Prozent erreicht werden, um von einer Herdenimmunität sprechen zu können. Davon ist Deutschland mit 78,1 Prozent vollständig Geimpfter weit entfernt. Brandenburg und Sachsen liegen mit 68,0 bzw. 66,3 Prozent nochmal deutlich unter dem Bundesdurchschnitt. Nirgendwo sind bundesweit so wenige Menschen geimpft wie hier. Auch bei globaler Betrachtung scheint eine Herdenimmunität innerhalb der nächsten Jahre unrealistisch. In Ländern wie zum Beispiel Gabun, Kamerun, Senegal, Madagaskar, Haiti und Jemen sind die Geimpften deutlich in der Minderheit. Gerade dort ist aufgrund des größeren Infektionsgeschehens das Potenzial für neue Mutationen am höchsten, was auch hierzulande immer wieder Auffrischimpfungen relevant machen wird. Die Coronaimpfung dürfte daher auch in den nächsten Jahren nicht vollständig aus unserer Realität verschwinden – vor allem für Risikopatienten.
Grippeimpfung: in diesem Jahr besonders wichtig
„Im Oktober und November ist die perfekte Zeit für die Grippeschutzimpfung. Wenn der Winter richtig kommt, kann es schon zu spät sein“, sagt Dr. Runan Qiu. Die Hausärztin, die ihre Praxis im Medizinischen Versorgungszentrum (MVZ) Schwarzheide des Sana Gesundheitszentrum Niederlausitz betreibt. Bisher habe sie noch keinen Influenzafall in dieser Saison nachgewiesen, aber aus Sicht der Medizinerin ist es nur eine Frage der Zeit, bis das Virus auch in der Lausitz ankommt. „Die Grippeschutzimpfung ist für Patienten ab 60 Jahren und als Indikationsimpfung auch für unter 60jährige mit chronischer Erkrankung sowie Immunschwäche sinnvoll", rät Dr. Runan Qiu mit Verweis auf die Empfehlungen der Ständigen Impfkommission (Stiko). Auch Mitarbeitende im medizinischen Bereich sowie Menschen, die in Kindereinrichtungen tätig sind, sollten sich den schützenden Pieks holen. Aus diesem Grund führten die Sana Kliniken Niederlausitz schon im Oktober die alljährliche Grippeschutzimpfung bei ihrem medizinischen Personal durch.
Warum ist bei der Grippeimpfung jedes Jahr eine neue Impfung nötig?
Vom Coronavirus sind knapp vier Jahre nach dessen Entdeckung bereits zahlreiche Varianten und Mutationen bekannt. Dabei gilt es eigentlich als relativ „stabiles“ Virus. Grippeviren sind hingegen Verwandlungskünstler – sie verändern ständig ihr „Aussehen“. Die Weltgesundheitsorganisation (WHO) beobachtet diesen ständigen Wandel weltweit, um abzuschätzen, welche Virus-Varianten mit hoher Wahrscheinlichkeit im nächsten Winter auftauchen werden. Daraus abgeleitet, werden jedes Jahr vier Virus-Varianten empfohlen, von denen mindestens drei bei der Impfstoffherstellung berücksichtigt werden sollen. Dabei können sich von Jahr zu Jahr gewisse Änderungen ergeben. Eine jährliche Impfung ist also wichtig, um vor den in der jeweiligen Grippesaison zirkulierenden Grippeviren geschützt zu sein.
Wie wirksam ist die Impfung bei Kindern?
Die Auswertung vieler Studien hat gezeigt, dass Grippeimpfstoffe unabhängig vom Impfstofftyp bei gesunden Kindern und Jugendlichen insgesamt eine Schutzwirkung von 59 bis 75 Prozent haben. Das heißt, bis zu drei Viertel der Kinder, die ohne Impfung erkrankt wären, sind geschützt. Der Impfstoff, der als Nasenspray verabreicht wird, führt insbesondere bei Kindern bis zu sechs Jahren (mit 72 bis 83 Prozent) zu einem höheren Impfschutz als die Impfstoffe zum Spritzen.
… und bei Erwachsenen?
Gesunde Erwachsene sprechen auf die Impfung nicht ganz so gut an wie Kinder und Jugendliche. Die Schutzwirkung liegt bei ihnen zwischen 59 und 67 Prozent. Bei älteren Erwachsenen fällt die Wirksamkeit mit 41 bis 63 Prozent ebenfalls schlechter aus als bei jüngeren Erwachsenen. Sicher ist: Durch die jährliche Grippeimpfung treten weniger schwere Grippeerkrankungen und Folgeerkrankungen (z.B. Lungenentzündungen) auf. Es werden auch weniger Menschen aufgrund einer Grippeerkrankung in Krankenhäusern behandelt. Durch die Impfung werden also das individuelle Erkrankungsrisiko und die potenzielle Schwere verringert. Neben der eigenen Gesundheit werden durch die Impfung auch Personen im näheren Umfeld geschützt, die nicht geimpft werden können.
Welche Nebenwirkungen können nach der Impfung auftreten?
Die zugelassenen Impfstoffe sind in der Regel gut verträglich. Auch für Schwangere und das ungeborene Kind konnte in verschiedenen Studien die Sicherheit der Grippeimpfung nachgewiesen werden. Wie bei anderen Impfungen auch kann es an der Einstichstelle zu vorübergehenden Rötungen, leichten Schmerzen und Schwellungen kommen. Nach der Grippeimpfung zeigen bis zu 9 von 100 geimpften Personen Reaktionen wie bei einer Erkältung (z.B. leichtes Fieber, Muskel- oder Gliederschmerzen). Schwere Nebenwirkungen sind sehr selten.
Wann sollte nicht geimpft werden?
Da die meisten Grippeimpfstoffe in Hühnereiern hergestellt werden und somit geringe Mengen Hühnereiweiß enthalten, sollten Menschen mit einer schweren Hühnereiweißallergie dies unbedingt ihrem Arzt mitteilen. Tipp: Wer ein weichgekochtes Ei essen kann, verträgt die Impfung i.d.R. gut. Ob geimpft werden kann, entscheidet der Arzt. Zudem gibt es auch einen Impfstoff, der für Hühnereiweißallergiker geeignet ist. Kinder und Jugendliche, deren Immunsystem geschwächt ist, die an schwerem Asthma leiden oder die mit Salicylaten behandelt werden, sollten nicht mit Nasenspray geimpft werden. Liegt eine akute behandlungsbedürftige Erkrankung mit Fieber über 38,5 °C vor, sollte zu einem späteren Zeitpunkt geimpft werden.
Was hat es mit Post-Vac-Syndrom auf sich?
Ständige Kopfschmerzen und nie enden wollende Erschöpfung: Für manche Menschen hat die Coronaimpfung schwerwiegende Folgen. Die Symptome gleichen dem Long-COVID-Syndrom und treten vermehrt bei Frauen mit leichter Immunschwäche auf. Allerdings handelt es sich hierbei nicht um ein Corona-spezifisches Phänomen, hier spielt uns lediglich unsere Wahrnehmung einen Streich. Tatsächlich treten auch bei anderen Impfungen in seltenen Fällen die gleichen Symptome auf. Weil infolge der Corona-Pandemie so viele Menschen in kurzer Zeit geimpft wurden, wurden die einzelnen Fälle sichtbarer. Insgesamt ist das Post-Vac-Syndrom äußerst selten und betrifft etwa 0,02 Prozent aller Geimpften. Das Risiko eines gefährlichen Krankheitsverlaufes, wenn man stattdessen auf eine Impfung verzichtet, ist deutlich höher.

Mit der richtigen Vorbereitung ist der Impftermin für Kids bis auf einen kleinen Piks kein Problem. Foto: Iakshmiprasad S, istock
Stress- und schmerzarmes Impfen: So gelingt es!
Bei einigen Menschen rufen Impfungen Stress hervor. Es gibt jedoch einfache Maßnahmen, Ängste vor Impfungen und mögliche Schmerzen zu verringern. Sie selbst sowie Ihre Ärztin bzw. Ihr Arzt können hierfür etwas tun – mit bestimmten Körperhaltungen, altersabhängiger Ablenkung und anderen Verhaltensweisen.
Vor der ersten Impfung Ihres Kindes: Sprechen Sie schon möglichst früh – am besten bereits bevor Ihr Kind zum ersten Mal geimpft wird – mit Ihrer Kinderärztin bzw. Ihrem Kinderarzt über Impfungen und erkundigen Sie sich nach Tipps, wie Sie sich auf den Impftermin vorbereiten können.
Bei der Impfung …
- Für Kinder unter 10 Jahren ist es wichtig, dass während der Impfung die Eltern bzw. ein Elternteil anwesend sind.
- Kinder ab 3 Jahren wie auch Jugendliche und Erwachsene sollten direkt vor der Impfung darüber aufgeklärt werden, wie geimpft wird und wie man mit einfachen Mitteln Stress bewältigen und mögliche Schmerzen vermindern kann. So hilft es Kindern, wenn sie die Hand der Mutter oder des Vaters drücken.
- Eltern sowie das Praxisteam sollten Ruhe ausstrahlen und fälschlich beruhigende Versprechungen wie „Es tut überhaupt nicht weh“ vermeiden!
Körperhaltungen …
- Eltern sollten Ihre Kinder bis zum Alter von 3 Jahren am besten im Arm oder auf dem Schoß halten und nach der Impfung leicht schaukeln und liebkosen.
- Kinder ab 3 Jahren sitzen am besten während der Impfung, z. B. auf dem Schoß der Mutter oder des Vaters (dies unterstützt auch Stillhalten der Beine und Arme).
Stillen oder „Süßes“ …
- Babys können, wenn sie noch gestillt werden, kurz vor oder während der Impfung angelegt werden. Ersatzweise können Sie Ihrem Baby einen Schnuller geben.
- Kinder unter 2 Jahren, die nicht mehr gestillt werden, können kurz vor der Impfung einen kleinen Schluck Zuckerwasser (2 ml 25-prozentige Glukoselösung) oder eine andere süße Flüssigkeit trinken. Besprechen Sie dies vorher mit Ihrer Kinderärztin bzw. Ihrem Kinderarzt.
- Gut zu wissen: Bei einer Rotaviren-Impfung sollte Ihr Kind im Zeitraum von 1 h vor bis 1 h nach dem Impfen nicht gestillt werden. Das Stillen zum Zeitpunkt der Impfung vermindert sonst möglicherweise deren Wirkung. Da die Schluckimpfung gegen Rotaviren süßlich ist, sollte, wenn beim Termin weitere Impfungen geplant sind, mit der Rotaviren-Impfung begonnen werden.
Ablenkung …
Ablenkungen kurz vor und nach der Impfung beispielsweise durch Seifenblasen, Luftballons, das eigene Lieblings-Spielzeug oder ein Buch, Videos, Musik oder Gespräche helfen gut bei Kindern unter 6 Jahren.
Schmerzstillende Medikamente ...
- In Einzelfällen können bei Kindern, die älter als 3 Monate sind, Schmerzpflaster (sogenannte Lidocain-haltige Pflaster) benutzt werden. Das Pflaster sollte mindestens 30 bis 60 Minuten vor der Impfung einwirken.
- Erkundigen Sie sich bei Ihrer Ärztin oder Ihrem Arzt, ob und wie Sie die Pflaster verwenden sollen. Die Kosten der frei in der Apotheke erhältlichen Pflaster (Stück. ca. 5 €) muss man in der Regel selbst tragen.
- Kurz vor der Impfung kann die Impfstelle mit Eisspray gekühlt werden (Sprühzeit: 2 bis 8 Sekunden)
Entscheidungshilfen für Eltern
Wer in Sachen Impfung noch Informationen benötigt, dem sei die Internetseite www.impfen-info.de empfohlen. Diese Seite bietet alles, was man zum Thema Impfen wissen muss – inklusive einem interaktiven Impfcheck. Weitere Informationen liefert auch die Bundeszentrale für gesundheitliche Aufklärung.







